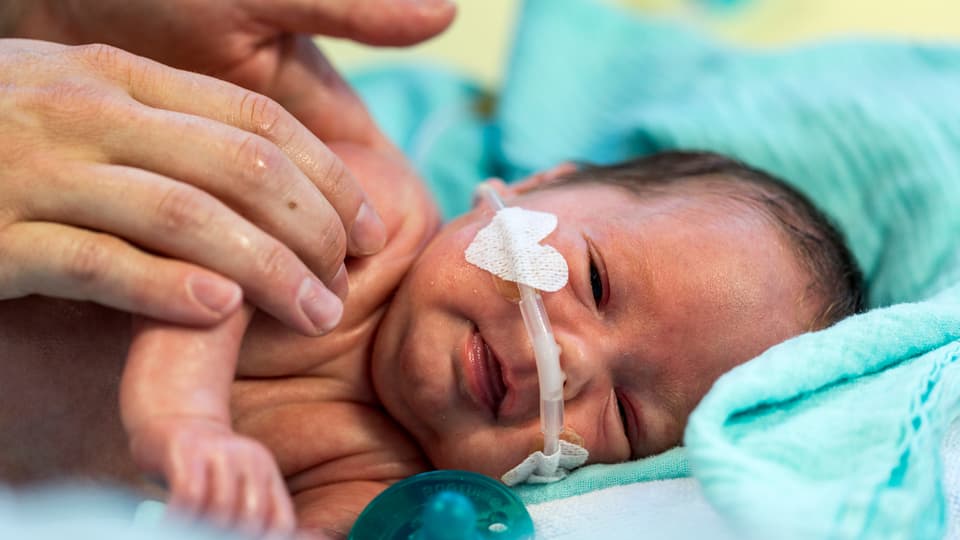
«Wenn bereits eine kleine Menge hilft, dann muss die volle Dosis Wunder wirken!» Diese Formel wurde ab den 1940er-Jahren Tausenden von Frühgeborenen zum Verhängnis. Sie erblindeten, weil sie mit zu hohen Sauerstoffkonzentrationen beim Atmen unterstützt wurden.
Bereits ab der Jahrhundertwende hatten Ärzte fasziniert beobachtet, dass Babys mit Atemproblemen unter erhöhter Sauerstoffzufuhr regelmässiger atmeten und ihre blauverfärbte Haut rosig wurde. Vom sichtbaren Erfolg geblendet, setzten die Mediziner immer höhere Sauerstoffdosen ein. Gleichzeitig verloren immer mehr Frühgeborene ihr Augenlicht: Der Sauerstoff hatte die Blutgefässbildung in der Netzhaut derart massiv stimuliert, dass sie sich ablöste. Einen Zusammenhang stellte niemand her.
Erst Mitte der 1950er-Jahre dann der erste Nachweis: Schuld an den Netzhautschäden der Kinder waren nicht wie vermutet Bakterien, sondern die Ärzte selber. Dennoch wurde an vielen Kliniken noch Jahre später mit gefährlichen Sauerstoffkonzentrationen hantiert. Dann schwang das Pendel in die andere Richtung: Viele Kinder starben, weil sie nicht die benötigte Sauerstoffmenge erhielten.
Was Mütter schon lange wussten, entdeckt nun die Medizin
Die Frühgeborenen-Medizin ist seit ihren Anfängen geprägt von solchen Exzessen des Zuviel oder Zuwenig. Bereits im 19. Jahrhundert erkannten findige Geburtshelfer in der mangelnden Körpertemperatur der Winzlinge einen der grössten Risikofaktoren für ihr Überleben. So entwickelte der Geheimrat Johann Georg von Ruehl, Leibarzt der russischen Zarin Feodorowna, 1835 die erste Wärmewanne: die Ruehl’sche Wiege.

1878 dann baute der Pariser Maternité-Geburtshelfer Etienne Stéphane Tavernier nach dem Vorbild eines Brutapparates für Hühnereier den ersten geschlossenen Inkubator für Menschenkinder. Diese Pioniere setzen mit Technik um, was Mütter seit jeher wussten: Neugeborene muss man warm halten.
Doch was sich traditionell bewährt hat, findet nicht immer die Anerkennung der Ärzte. So schlossen diese nur wenige Jahre nach Taverniers Erfindung des Brutkastens, dass die tiefere Körpertemperatur der Frühgeborenen deren natürlichen Bedürfnissen entspreche – folglich sei die Umgebungstemperatur tief zu halten. Es ist unmöglich zu sagen, wie viele Babys aufgrund solcher Fehlschlüsse ihr Leben verloren, bevor die heute üblichen Inkubatoren aufkamen, die jedem Kind genau den Mix von Wärme und Feuchtigkeit bereitstellt, den es braucht.
Null-Diät für Frühchen
Auch in Ernährungsfragen zeigt die Geschichte der Neonatologie viele zum Teil schreckliche Schwankungen. Bei vielen frühgeborenen Kindern ist der Verdauungstrakt noch unreif. Sie brauchen spezielle Nahrung. Nachdem 1890 erstmals die chemische Analyse von Milch gelang, begann das wilde Experimentieren: Kuhmilch wurde angereichert mit Kohlenhydraten, mit Alkohol, mit Proteinen. Kalzium, Phosphor und Natrium wurden in wechselnden Dosen und Zusammensetzung hinzu gegeben. Kinder wurden krank und starben.
Auch hier schlossen Mediziner von krankhaften Symptomen fälschlicherweise auf «natürliche Bedürfnisse» der Kinder. Aus der Tatsache, dass ihre Verdauung nichts vertrug, schloss man, dass Magen und Darm in den ersten Lebenstagen gar keine Nahrung wollten und brauchten. In den USA setzte man deshalb in den 1950er-Jahren viele Frühgeborene auf Null-Diät. Man liess die Kinder oft drei Tage und länger hungern. Die Logik dieser bis in die 70er-Jahre verfolgten Diät ist heute kaum noch nachvollziehbar.
Bitte nicht anfassen
Zu diesen grausamen, allen Erfahrungswerten widersprechenden Methoden der Frühgeborenen-Medizin gehört auch die «Hands-Off»-Ideologie. Seit den 1920er-Jahren begann sich in den Geburtsabteilungen und Neonatologie-Stationen die Überzeugung durchzusetzen, dass Berührung dem Baby schade. Die Angst vor Infektionen der empfindlichen Neu- und Frühgeborenen griff um sich. Die Kinder wurden abgeschottet.
Bis in die 1970er-Jahre durften selbst die Eltern ihre frühgeborenen Kinder nur durch die Glasscheibe betrachten. Erst wissenschaftliche Studien aus den USA rehabilitierten das urmenschliche Bedürfnis nach Bindung. Ein Bedürfnis, das selbstverständlich auch früh geborene Kinder haben und von dessen Befriedigung ganz massgeblich abhängt, ob sie sich gut entwickeln können – psychisch und physisch.
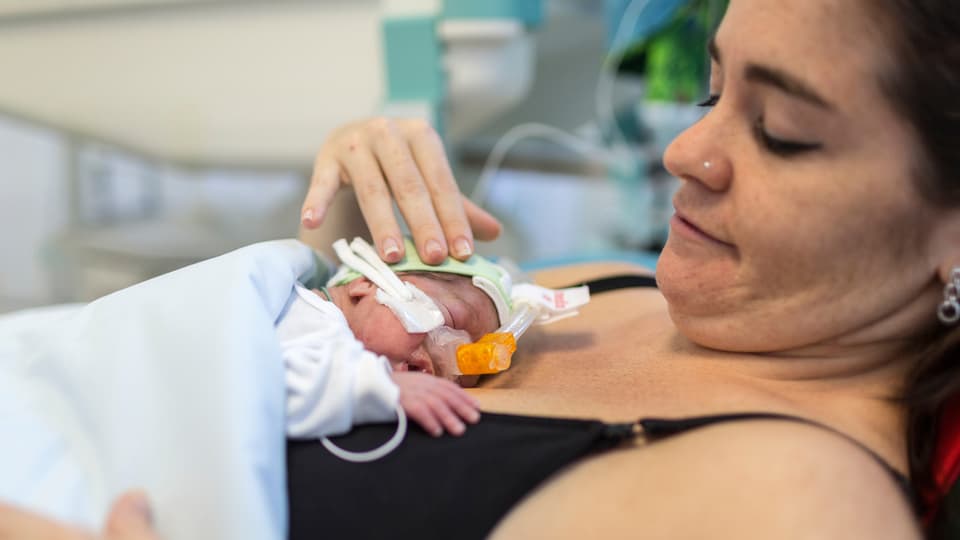
Ab den 80er-Jahren begann das «Känguruen» auf den Neugeborenen-Stationen zu boomen, auch in der Schweiz. Die Frühchen wurden auf die Brust der Mutter oder des Vaters gelegt. Eine Idee, die Jahre zuvor in Kolumbien entwickelt wurde, um die fehlenden Inkubatoren zu ersetzen. Und siehe da, was bei kolumbianischen Kindern funktionierte, tat es auch hier: Herzschlag und Atmung der Kinder wurden regelmässig und die Eltern-Kind-Bindung festigte sich. Heute ist die Känguru-Methode fest etabliert.
Die Zeit der Fortschritte
Allen Irrtümern, Rückschlagen und makabren Innovationen zum Trotz: Es gab immer wieder auch ganz grosse Fortschritte zu verzeichnen. Zu diesen gehören: die Technik aus immer kleineren Blutproben immer mehr herauszulesen, ja Blutwerte sogar durch die intakte Haut zu messen; die intravenöse Ernährung mit zunehmend verbesserter Säuglingsnahrung; das Wissen, wie man die Körpertemperatur der Kinder konstant hält; die Entwicklung von Methoden, um die Lungenreifung von Kindern bei Risikoschwangerschaften bereits im Mutterleib vorantreiben und nach der Geburt weiter zu unterstützen – mit Medikamenten, optimaler Sauerstoffkonzentration und lungenstärkenden Beatmungstechniken. Auch die zunehmend verfeinerten Operationstechniken und vielfältige Wirkstoffe, die beispielsweise das Zusammenspiel von Lunge und Herz verbessern, sind wichtige Fortschritte.
Starben 1960 noch 95 Prozent aller Kinder mit einem Geburtsgewicht unter 1000 Gramm, überleben heute mindestens 95 Prozent dieser Kinder, die auf die Welt kommen, bevor sie dafür bereit sind.